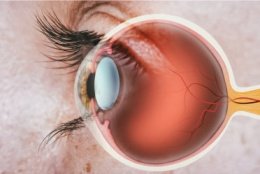
Увы, глаза человека стареют вместе с организмом. Первые признаки можно заметить довольно рано, уже после 40 лет. Как же проявляется старение глаза и как его можно замедлить? Это выяснял сегодня MedAboutMe.
Изменения хрусталика
Пресбиопия
Людям в возрасте 40 лет и старше хорошо знакомы трудности при чтении и работе с мелкими предметами. Им хочется отодвинуть текст подальше от глаз, поярче осветить рабочее место, из-за быстрой утомляемости они вынуждены делать частые перерывы в работе. Некоторых при чтении беспокоит чувство тяжести в надбровьях, переносице, боли в висках.
Способность четко видеть вблизи и вдаль называется аккомодацией Она невозможна без эластичности прозрачной внутриглазной линзы — хрусталика. С возрастом хрусталик постепенно теряет свою эластичность. Поэтому способность к аккомодации постепенно уменьшается, начиная примерно с 20 лет. Возрастное ее снижение называется пресбиопией.
Возраст, в котором она начинает ощущаться, зависит от рефракции. Так, люди с миопией слабой степени могут ее не ощутить никогда, так как работа вблизи не требует от них аккомодации. А вот дальнозорким людям повезло меньше. Они начинают испытывать трудности при чтении даже раньше 40-летнего возраста. Это связано с тем, что при дальнозоркости утолщение хрусталика требуется не только для чтения, но и для четкого зрения вдаль.
В настоящее время существуют различные способы коррекции пресбиопии. Прежде всего, это очки и контактные линзы. Они могут быть выписаны как для работы вблизи, так и для четкого видения на всех расстояниях: вдали, на промежуточной дистанции и вблизи. Такие очки или линзы называются мультифокальными.
Имеются и хирургические методы коррекции этого состояния. Медикаментозного лечения пресбиопии пока не существует. Есть данные о положительном влиянии капель от катаракты на сохранение его эластичности. Пока эти исследования проведены лишь на животных.
Катаракта
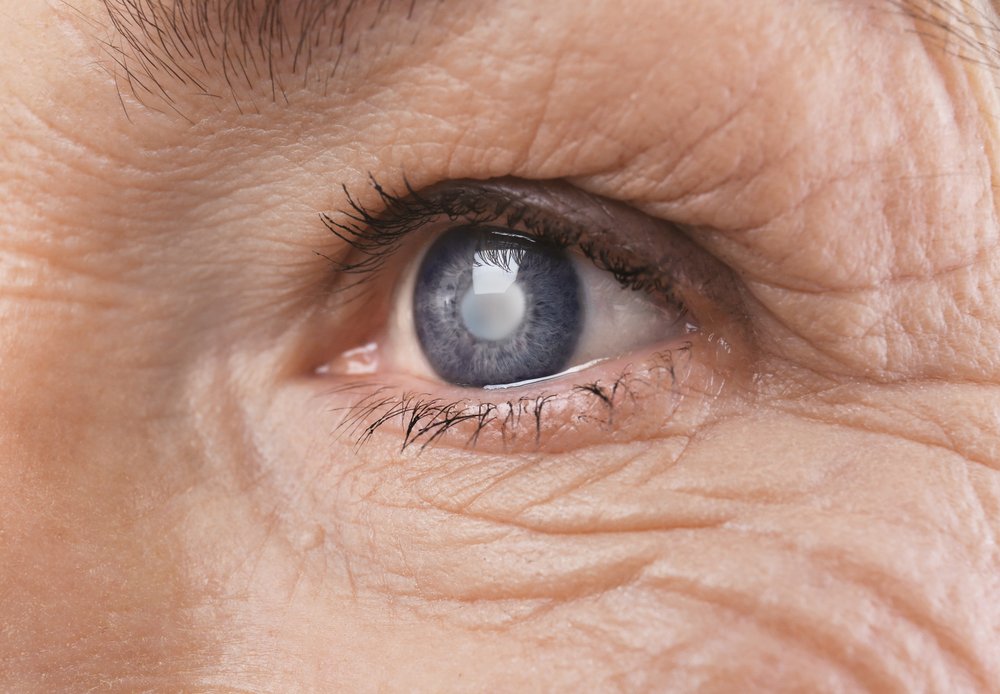
Со временем изменения в структуре хрусталика ведут не только к потере его эластичности, но и к потере прозрачности. Любое его помутнение называют катарактой. Ее развитие тесно связано со старением. Офтальмологи знают, что разная степень помутнения или уплотнения хрусталика встречается практически у всех пациентов старше 60 лет. Однако эти изменения могут никак не влиять на остроту зрения.
Точная причина развития катаракты до сих пор неизвестна. Механизм помутнения связан с изменением структуры хрусталиковых белков, которые составляют примерно 30% его массы.

Интересно, что много столетий подряд древние врачи удаляли или смещали катаракту, не представляя себе, что это такое. Наиболее распространена была версия о том, что это затек мутной жидкости из мозга между радужкой и хрусталиком. И лишь в 1705 году главный врач Королевского госпиталя в городе Турней Мишель Бриссо на основании многочисленный вскрытий сделал вывод о том, что катаракта — это и есть измененный хрусталик.
Он доложил о своем открытии в Парижской академии наук. Эта новость была настолько неожиданной, что ученому посоветовали не выставлять себя на смех. Однако в 1707 году «отец» французской офтальмологии Антуан Мэтр Жан получил аналогичные результаты. А академия наук признала этот факт лишь в 1708 году, когда противник Бриссо, наиболее значимый французский врач того времени, пришел к тем же выводам.
Симптомы болезни
В зависимости от степени помутнения различают начальную, незрелую, зрелую и перезрелую катаракту. Симптомы начальной и незрелой стадий могут несколько различаться.
При локализации помутнений в периферической части хрусталика острота зрения почти не страдает. Однако пациента могут беспокоить пятна или мушки перед глазом. Нередко возникает жалоба на двоение отдаленных светящихся предметов (луны, фонарей) при взгляде на них одним глазом. Это связано с оптической неоднородностью слоев хрусталика.
При формировании так называемой бурой катаракты с преимущественным уплотнением ядра преломляющая способность глаза усиливается. Это ведет к уменьшению пресбиопии и неожиданному улучшению зрения вблизи. Но скорость развития катаракты очень индивидуальна. Поэтому хорошее зрение вблизи может сохраняться от нескольких месяцев до нескольких лет.
Дальнейшее созревание катаракты проявляется постепенным снижением зрения вплоть до светоощущения. Оно может сопровождаться нарушением восприятия цветов с плохим различением синего цвета.
В незрелой стадии катаракты хрусталик может оводняться и увеличиваться в объёме. В этом случае он механически препятствует оттоку внутриглазной жидкости. Это ведет к подъему внутриглазного давления. Такое явление распространено при дальнозоркости, которая характеризуется небольшим размером глазного яблока.
Профилактика и лечение

Рекомендации по профилактике заболевания базируются на известных фактах. Имеются отдельные исследования, указывающие на связь низкого содержания в организме витаминов А, С, Е, D и микроэлемента селена с повышенной частотой развития возрастной катаракты. То есть в качестве профилактики можно рекомендовать полноценное питание с достаточным содержанием этих витаминов и микроэлементов.
Кроме того, доказана связь развития катаракты с интенсивностью ультрафиолетового излучения и курения. Имеющиеся данные говорят о том, что курение в 1,5 раза повышает частоту помутнения ядра хрусталика. Поэтому мерами профилактики являются ношение качественных солнцезащитных очков и отказ от курения.
Существует множество капель для лечения катаракты. Однако среди них нет ни одного препарата с доказанной эффективностью. Все известные лекарства в лучшем случае замедляют процесс формирования катаракты, но не устраняют имеющиеся помутнения.
На сегодняшний день единственным эффективным методом лечения катаракты является хирургическое вмешательство. Суть его состоит в удалении мутного хрусталика и установке на его место искусственной оптической линзы. Для хирургического лечения вовсе не требуется достижения «зрелости» катаракты. Современные технологии позволяют сделать операцию уже при начальной ее стадии.
Стекловидное тело
Всю полость глаза занимает прозрачный гель, покрытый плотной оболочкой. Он называется стекловидным телом. В норме он прикрепляется к сетчатке в нескольких местах. Его структура представлена небольшим количеством клеток. Они синтезируют большое количество межклеточного вещества, богатого гиалуроновой кислотой. Они же отвечают за производство коллагеновых волокон.
Однако с возрастом в стекловидном теле происходят дегенеративные изменения. Волокна уплотняются и грубеют, процессы рассасывания устаревших волокон замедляются. Пациенты начинают жаловаться на плавающие мушки перед глазами. Некоторые описывают увиденное, как нитки или пятна. Как правило, эти объекты хорошо видны лишь на светлом фоне (снег, небо, белый лист) и имеют свойство медленно перемещаться в поле зрения. Обычно такие изменения не опасны для зрения.
Выраженная дегенерация ведет к разжижению стекловидного тела, изменению его формы и отслойке от сетчатки. Эта патология встречается довольно часто: она выявлена примерно у половины больных в возрасте старше 60 лет. Этот процесс протекает с ощущением молний или искр в глазу. Как правило, это не ведет к снижению зрительных функций.
Однако в некоторых случаях стекловидное тело оказывается слишком прочно прикрепленным к сетчатке. В этом случае в процесс его отслойки может вовлечься и сетчатка. Поэтому при появлении подобных жалоб следует обратиться к офтальмологу для осмотра.
Возрастные изменения в сетчатке
Наиболее значимой частью сетчатки является особая структура в самом ее центре. Это желтое пятно, или макула. Ее назначение состоит в хорошем различении контура и цвета окружающих предметов.
Здесь плотно сосредоточены фоторецепторы-колбочки, предназначенные для четкого различения цветов. Сама сетчатка в норме здесь истончена из-за отсутствия вспомогательных слоев. Это уменьшает искажение изображения на пути к главному — фоторецепторному — слою, который расположен в самой глубине сетчатки. Его светочувствительные отростки находятся в тесной связи с пигментным эпителием. Это слой клеток, которые питают фоторецепторы, способствуют их восстановлению и выводят продукты обмена.
Самым распространенным поражением сетчатки в пожилом возрасте является дегенеративное изменение желтого пятна, или возрастная макулодистрофия (ВМД). Точная причина развития этой патологии пока не ясна.
Факторы риска
Ученые доказали четкую связь заболевания с возрастом. Например, исследование Beaver Dam Eye Study продолжалось 10 лет и выявило признаки макулодистрофии у 4,2% исследуемых в возрасте младше 54 лет. У людей старше 75 лет заболевание было обнаружено в 46% случаев.
Другим важным фактором риска является курение. По данным исследований, эта вредная привычка увеличивает риск макулодистрофии примерно вдвое. Наследственность также играет роль в развитии этого заболевания. У людей, чьи родственники имели ВМД, риск заболевания составляет около 50%. У остальных исследуемых этот показатель не превышал 12%.
Проявление заболевания и его разновидности

Механизм развития заболевания связывают с поражением сетчатки свободными радикалами. Эти продукты появляются в результате перекисного окисления липидов. Данный процесс происходит при попадании на сетчатку ультрафиолетовых лучей и курении. Определенное значение имеет отложение в клетках пигментного эпителия гранул липофусцина — универсального маркера старения.
Различают влажную и сухую формы заболевания. При первой наблюдается лишь отложение нерастворимых гранул в клетках пигментного эпителия. Однако у некоторых людей болезнь быстро прогрессирует и переходит во влажную форму. При ней имеется повышенная проницаемость сосудов. Также часто наблюдается скопление жидкости между слоями сетчатки или рост новообразованных сосудов между ними. Нередко их неполноценная стенка повреждается, кровь изливается в сетчатку или стекловидное тело. Исходом влажной формы является формирование плотного рубца, расположенного под сетчаткой в области макулы.
Сухая макулодистрофия проявляется искажением контуров предметов, нарушением цветоощущения. Это происходит на фоне снижения остроты зрения. Наибольшие затруднения больные испытывают при попытке четко рассмотреть какой-либо предмет. При этом периферическая часть сетчатки обычно здорова, поэтому ориентация в пространстве сохранена. При влажной форме больные могут жаловаться на черное или красное пятно перед глазом. Эта форма болезни течет более агрессивно.
Для диагностики заболевания требуется осмотр глазного дна. Для динамического наблюдения можно использовать его фотографирование с помощью фундус-камеры. Самым информативным методом обследования при макулодистрофии является оптическая когерентная томография (ОСТ). В некоторых случаях врач может назначить флюоресцентную ангиографию.
Лечение и профилактика ВМД
На начальной стадии заболевания требуется лишь наблюдение офтальмолога. При этом следует обязательно устранить факторы риска: бросить курить и пользоваться солнцезащитными очками. В рационе должно содержаться достаточное количество лютеина и зеаксантина. Эти соединения содержатся во всех плодах растений, имеющих оранжевый цвет, а также в зеленых листовых овощах.
Накапливаясь в макуле, эти вещества поглощают синюю часть видимого спектра и ультрафиолетовые лучи. При этом снижается образование свободных радикалов, замедляется образование липофусцина. Тем самым замедляется старение макулы и дегенеративные процессы в ней. Кроме того, эти вещества задерживают помутнение хрусталика. Эти же меры являются хорошей профилактикой заболевания.
Лечение сухой формы макулодистрофии является лишь попыткой сдержать прогрессирование болезни. По данным исследования AREDS, назначение поливитаминных комплексов с антиоксидантной активностью пациентам с высоким риском потери зрительных функций позволило снизить его на 19%. Минимальный курс приема этих лекарств — 2 месяца.
При лечении влажной формы заболевания применяют введение ингибиторов ангионеогенеза в полость глаза. В некоторых случаях показана лазеркоагуляция сетчатки.
В настоящее время ведется много исследований по изучению возрастной макулодистрофии. Обнаруживаются новые белки и сигнальные молекулы, уровень которых изменяется при ВМД. Возможно, на их основе будут созданы новые диагностические или лечебные средства.
А исследователям из Университета Вирджинии удалось даже излечить макулодистрофию у мышей. Они определили, что отсутствие фермента Dicer может привести к развитию обоих форм заболевания. Ученые смогли восстановить производство фермента при помощи генной терапии. Интересно, что этим методом удалось излечить и сухую, и влажную формы болезни.

Это не окончательное решение проблемы, но большой шаг вперед, я надеюсь. Это, безусловно, подтверждает идею о том, что влажная и сухая ВМД имеют много общих механизмов, а также добавляет еще одно важное доказательство того, что основные механизмы обоих процессов действительно тесно связаны между собой.
Дальнейшая разработка этой идеи займет несколько лет. В случае успеха это средство может стать первым лекарством, излечивающим макулодистрофию.