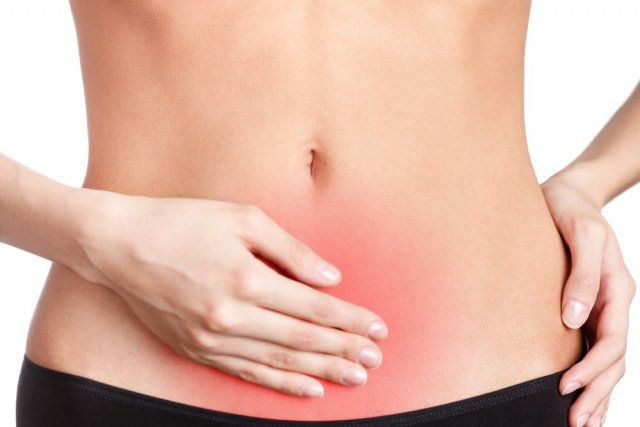
Нередко при заражении патогенными бактериями или вирусами у детей или взрослых развивается острый энтероколит. Это воспаление слизистой тонкой и толстой кишки, приводящее к боли в животе, вздутию, диарее. Причиной часто становятся некачественные или испорченные продукты, недостаточная очистка питьевой воды, нарушение правил гигиены. Кроме того, энтероколит может быть результатом токсических влияний на кишечник или отравлений. Обычно инфекция протекает благоприятно, заканчиваясь выздоровлением, если обращаться к врачу, правильно лечиться и соблюдать предписанную диету.
Причины энтероколита: опасные бактерии, вирусы, токсины

По происхождению воспалительный процесс кишечника может быть инфекционным и неинфекционным. Наиболее часто причиной поражения становится острая инфекция — заражение опасными вирусами или бактериями, обладающими тропностью к кишечному эпителию. Возможно также токсическое поражение ядами бактерий (энтеротоксины), аллергические реакции или негативное влияние медикаментов. Острый энтероколит обычно вовлекает в процесс воспаления поверхностные слои эпителия без подлежащих тканей. Это приводит к расстройству пищеварения, нарушению усвоения компонентов пищи, минералов и витаминов.
Наиболее часто энтероколиты провоцируют бактерии кишечной группы — сальмонеллы, шигеллы, стафилококк, условно-патогенная флора. Могут быть провокаторами ротавирус и энтеровирус, простейшие, глисты. В некоторых случаях причинами поражения становятся не сами бактерии, а их токсины, активно производящиеся в пищевых продуктах.
Как проявляется воспаление?
От момента заражения до появления первых симптомов проходит обычно немного времени — от нескольких часов до пары суток. Это время, необходимое для размножения микробов или вирусов, повреждения ими эпителия и формирования острого воспаления. Симптомы обычно возникают остро и достаточно резко: воспаление тонкой и толстой кишки приводит к боли в животе и спазмам, урчанию по ходу кишки, вздутию живота, а также иногда тошноте и рвоте. Последние могут быть однократными или редкими, возникающими на фоне интоксикации продуктами метаболизма. Кроме того, острое воспаление сопровождается лихорадкой и общим недомоганием, слабостью и отсутствием аппетита. Типична головная боль и мышечные боли, потеря большого объёма жидкости со стулом также приводит к развитию обезвоживания.
Основные жалобы: боль в животе, вздутие, понос
Первыми проявлениями при энтероколите становятся боль в животе, возникающая за счет раздражения рецепторов кишки, нарушения перистальтики, спазмов, растяжения петель кишки газами. При осмотре пациента кожа у него бледная, может быть покрыта липким потом, язык обложенный, с белым налетом, прощупывание через переднюю брюшную стенку усиливает урчание и боль в животе. Типично разжижение стула, повторяющаяся диарея со слизью, зеленью и прожилкками крови в фекалиях. Могут также быть частые болезненные позывы к дефекации (тенезмы). Усугубляет местные проявления наличие общей симптоматики инфекции — лихорадки, головной боли, слабости.
Возможно и формирование хронической патологии, для которой периоды обострения чередуются с ремиссиями. Типичными проявлениями будут боль в животе, локализованная около пупка и внизу живота. Она становится сильнее по вечерам, после пищевых погрешностей, стресса, физических нагрузках. Также формируются запоры, чередующиеся с поносами, вздутие живота и нарушение усвоения пищи. Это приводит к потере массы тела, общей слабости, общей астении.
Диагностика инфекции: какие исследования нужны?

Нередко диагноз ставится на основании клинических симптомов, но чтобы выявить причину инфекции, необходимо проведение ряда анализов. К ним относятся, прежде всего, копрограмма и посев кала на флору, а также определение чувствительности микробов к антибиотикам. Если необходимо, по показаниям при хронической форме патологии назначается ректороманоскопия, а также консультации хирурга или проктолога.
Антибиотики и другие препараты, влияющие на микробную флору, назначаются только после того, как подтверждена микробная инфекция. Недопустимо самолечение этими препаратами. Важно в случае сомнений, чтобы инфекция была подтверждена результатами не только анализов кала, но и выявлением антител в крови к тем или иным возбудителям.
Особенности лечения: диета, препараты
Важно при наличии энтероколита правильно составить план лечения, который поможет в подавлении воспаления и нормализации функций кишечника. Так, за счет особой диеты формируется разгрузка кишки, параллельно с применением антимикробных препаратов (если подтверждена именно микробная природа).
Диета включает в себя в остром периоде каши на воде, жидкие, рисовый отвар, все протертое, легкое и малокалорийное. Из рациона временно исключают свежие фрукты и овощи, газообразующие продукты, жирное, острое, сладкое. Показано частое дробное питание малыми объёмами, чтобы перистальтика кишечника подавлялась в силу голода. По мере улучшения состояния диета расширяется, но примерно на протяжении месяца после начала болезни в питании нужны ограничения относительно раздражающих продуктов, плотной пищи, специй и тяжелых блюд.
Показано также обильное питье, особенно на фоне диареи, прием сорбентов и дезинтоксикационные мероприятия. При наличии инфекций патогенной группы применяют антибиотики, кишечные антисептики или сульфаниламидные препараты. По мере улучшения состояния могут назначаться препараты для нормализации кишечной флоры. Все назначения проводит и корректирует только врач, неосложненный энтероколит может лечиться в домашних условиях, со строгим исполнением всех назначений.
При наличии опасных возбудителей или тяжелого течения показана госпитализация в инфекционный стационар, где будут проводиться все необходимые мероприятия по лечению и диетическая коррекция энтероколита. В дальнейшем на протяжении примерно двух месяцев показано щадящее питание, ограничение в диете жиров и углеводов, газообразующих и раздражающих компонентов.