Ангина
Голубев Михаил Аркадьевич
Диденко Владимир Андреевич
Описание
Ангина – это инфекционное заболевание, при котором происходит воспаление миндалин нёба. Возбудителем его могут быть различные бактерии, вирусы, грибок. Заражение возможно-капельным и контактно-бытовым путем, а также возможно попадание возбудителей в миндалины из других очагов инфекции в организме. Предрасполагающими факторами является снижение иммунитета. Для ангин также характерны массовые вспышки в жаркий летний период.
Симптомы
Больные жалуются на боль в горле (при глотании, разговоре и даже в покое) и признаки интоксикации, к которым можно отнести общую слабость, недомогание, головную болью, ломоту в мышцах и суставах. Повышается температура, часто до высоких цифр (39–40 ͦ С).
Нормальная или даже пониженная температура тела характерна только для некротической ангины, при этом обращает на себя внимание неприятный запах изо рта, который появляется у пациента, и ощущение постоянного присутствия инородного тела в горле.
Формы
Характер поражения миндалин определяет форму ангины. Ангины подразделяют на:
- Катаральную - миндалины увеличены в размере, отечны, ярко красного цвета.
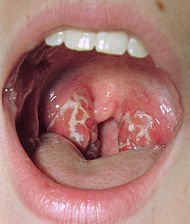
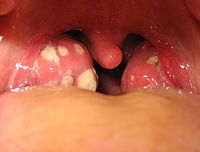
- Фолликулярную – отмечается гиперемия миндалин, задней стенки глотки, на поверхности миндалин видны желтоватые пузырьки (фолликулы). Фолликулы могут со временем прорываться с истечением их содержимого в лакуны (складки миндалин).
- Лакунарную - проявления данной ангины сходны с фолликулярной, но при лакунарной ангине основные зоны поражения локализуются в складках миндалин (лакунах). На поверхности миндалин присутствует желтовато – серый гнойный налет.
- Некротическая - одна из наиболее серьезных форм течения заболевания, при которой происходит омертвление пораженных инфекцией миндалин. Некротической ангиной может закончиться любое инфекционное воспаление миндалин и слизистой глотки. Для некротической ангины на фоне боли в горле при глотании характерны нормальная или даже пониженная температура тела, неприятный запахом изо рта, пациента не покидает ощущение инородного тела в горле. При фарингоскопии - миндалины покрыты серым налетом с участками изъязвления.
Причины
Возбудителями ангины могут быть различные бактерии. Чаще всего это бета-гемолитический стрептококк А, стафилококки и пневмококки. Кроме того, причиной ангины могут быть вирусы и грибок. Заражение происходит воздушно-капельным путем при контакте с больным человеком. Возбудители могут попадать в миндалины из других очагов хронической инфекции (кариозные зубы, хронические заболевания носа и его пазух и др.). Основным предрасполагающим фактором развития ангины является снижение активности иммунной системы. Этому могут способствовать общее переохлаждение, характерное для осеннего и весеннего периодов, или местное переохлаждение, связанное, например, с употреблением холодных напитков и мороженного в жаркие летние месяцы.
Методы диагностики
Диагностика ангины основана на характерной клинической картине. При осмотре видно покраснение и увеличение миндалин и прилегающих к ним небных дужек. Могут быть видны фолликулы с выделяющимся гноем в виде желтых пузырьков. Налеты, которые образуются на миндалинах, можно снять с помощью деревянного шпателя. В лабораторных данных общего анализа крови будут признаки острого воспаления в виде лейкоцитоза и повышения СОЭ. При наличии налётов на миндалинах в обязательном порядке должен браться мазок с поверхности данного налёта с последующим посевом на специальную питательную среду - для исключения дифтерии. После клинического выздоровления через 10-14 дней необходимо провести повторный анализ крови, а также провести анализ мочи и электрокардиограмму с целью ранней диагностки возможных тяжелых осложнений ангины - гломерулонефрита, миокардита, ревматизма.
Дифференциальная диагностика должна проводиться с инфекционным мононуклеозом, иерсиниозом, псевдотуберкулезом.
Основные лабораторные исследования, применяемые для диагностики данного заболевании:
- Клинический анализ крови,
Показатели клинического анализа крови меняются в зависимости от периода и тяжести ангины. В остром периоде болезни выявляется лейкоцитоз, нейтрофилез, ускорение СОЭ. При легкой степени тяжести отмечаются небольшой лейкоцитоз, нейтрофилез, слабый сдвиг лейкоцитарной формулы влево до палочкоядерных элементов (или без него), небольшое ускорение СОЭ. При средней степени тяжести выявляется умеренно выраженный лейкоцитоз, нейтрофилез, более выраженным становится сдвиг лейкоцитарной формулы влево за счет палочкоядерных элементов, существенно увеличивается СОЭ. При тяжелой степени выявляется выраженный лейкоцитоз со значительным увеличением числа как сегментоядерных, так и более молодых форм нейтрофилов (вплоть до миелоцитов, метамиелоцитов). СОЭ имеет тенденцию к еще большему увеличению (более чем в 2 раза); - Антистрептолизин–О (АСЛ-О, АСЛО, ASO),
Анализ применяется для выявления стрептококковой инфекции – наиболее частой причины развития ангины; - Микробиологическое исследование (посев из ротоглотки и с поверхности миндалин),
Выявления наиболее частых возбудителей ангины - пиогенных стрептококков (гемолитический стрептококк группы А), золотистого стафилококка, грибковой флоры; - Посев на возбудителя дифтерии,
Данный анализ выполняется в обязательном порядке для исключения дифтерии при наличии любых налетов на миндалинах. - С-реактивный белок,
Оценка тяжести течения болезни и возможной природы инфекционного процесса; - ПЦР диагностика на ДНК аденовирусов, вирусов Эпштейна-Барр, Коксаки и др.
Выявление вирусной апгины; - Посев на спирохету Венсана,
Дифференциальная диагностика с ангиной Симановского-Венсана; - Клинический анализ мочи,
Оценка общего состояния организма, наличия интоксикации и диагностика развития возможных осложнений со стороны почек. - Рентгенография пазух носа,
Используется при нарушении носового дыхания, гнойном отделяемом для дифференциальной диагностики с гайморитом и другими синуситами; - УЗИ почек
Для диагностики развития возможного осложнения – поражения почек. - ЭКГ,
Используется при подозрении на наличие осложнения - воспалительного поражения сердечной мышцы; - ЭХО-КГ,
Используется при подозрении на наличие осложнения - поражение клапанов сердца.
Дополнительные лабораторные исследования, которые также может назначить врач:
Основные инструментальные исследования, применяемые для диагностики данного заболевания:
Фарингоскопия - применяется для визуальной оценки распространенности поражения верхних дыхательных путей;
Дополнительные инструментальные исследования, которые также может назначить врач:
Лечение
Лечение ангины заключается в ежечасном полоскании горла растворами антисептиков (раствор фурацилина, соды). Для облегчения боли в горле назначают сосательные таблетки с ментолом, которые также обладают антисептическими свойствами, и аэрозоли. Обязательно назначение антибиотиков, активных в отношении кокковых инфекций. При повышении температуры выше 38 ͦ С назначают жаропонижающие препараты (парацетамол и др.). Антибиотикотерапию необходимо проводить не менее 7 дней, даже при улучшении состояния на 2-3-й день, поскольку после кажущегося улучшения может вновь начаться обострение заболевания.
Осложнения
При отсутствии своевременного лечения у больных могут развиться серьезные осложнения, к которым относятся сепсис, ревмокардит, гломеруло– и пиелонефрит, формирование абсцессов (полостей, заполненных гноем) в окружающих миндалины тканях, а также кровотечение из миндалин.
Профилактика
Профилактика ангины включает в себя соблюдение правил личной гигиены. Обязательной является изоляция больного от остальных членов семьи. Питаться больной должен из отдельной посуды.
Очень важны мероприятия по общему закаливанию организма, а также тренировке слизистой горла холодными напитками. Но начинать нужно постепенно! Еще одним важным элементом профилактики ангины является своевременно санировать очаги хронического воспаления, включая лечение кариозных зубов.
Какие вопросы следует задать врачу
Является ли ангина заразной для окружающих?
Что нужно сделать, чтобы не заболели другие члены семьи?
Нужно ли при наличии ангины оставаться дома или можно идти на работу или учебу?
Что можно сделать, чтобы облегчить боль в горле?
Советы пациенту
При лечении ангины полоскать горло антисептиками или теплой соленой водой нужно каждый час.
Нужно стараться пить как можно больше жидкости. Но жидкость должна быть обязательно теплой. Холодное питье и еда категорически противопоказаны.
И ни в коем случае нельзя курить!
Использованные источники
Читайте также

Ангина — это инфекционно-воспалительное заболевание миндалин. Чаще всего возбудителями ангины являются аденовирус, стрептококк, стафилококк.