Боли в стопе: причины, диагностика и лечение
Боли в стопе – симптом, который может свидетельствовать о развитии многочисленных заболеваний. Кроме того, боли стоп ног могут появиться при ношении неудобной обуви, чрезмерных физических нагрузках, а также различных травмах. По характеру течения боли в области стопы бывают острыми и хроническими. Они могут затрагивать разные части нижнего отдела ноги, в частности пятку, подъем, подошву, а также тыльную часть и свод стопы. При этом в некоторых случаях при болезненном синдроме наблюдается зуд, отечность, онемение, кожные раздражения, жжение и т.д. Боль в стопе может возникать, как при патологических процессах в самом нижнем отделе ног, так и при заболеваниях других систем организма.
Стопа – нижняя часть нижней конечности, состоящая из 26 костей и выполняющая роль опоры для всего тела. Ежедневно на стопу оказывается довольно большая нагрузка. Происходит это, как при беге или ходьбе, так и просто в состоянии покоя при положении тела стоя. Строением стопы предусмотрено три точки опоры. Две из них расположены в переднем ее отделе (носке), одна – в заднем (пятке). Часть стопы, которая соприкасается с землей в процессе ходьбы, называется подошвой. Кости стопы располагаются по всей ее длине от пальцев до пятки. Движение стопы при ходьбе начинаются с пятки. После того с поверхностью соприкасается боковой край стопы, подушечки подошвы и большой палец ноги.
Боли в подошвах стоп и других ее частях могут носить временный или постоянный характер. В первом случае поводов для волнений, как правило, нет, во втором – необходимо обратиться к врачу. В основном диагностику болей в стопах проводят ортопед или невролог.
Боль в стопе у взрослых

Боли в стопах ног являются поводом для частых жалоб многих пациентов, обращающихся к врачам-ортопедам или неврологам. Болезненные ощущения бывают общими и диффузными, они могут захватывать всю стопу или ограничиваться конкретными ее участками. Боли в области стопы, их характер и частотность проявления зависят непосредственно от возраста, образа жизни и общего состояния организма.
Чрезмерные нагрузки на ноги часто становятся причиной диффузных болей в стопах. Также такие проявления могут свидетельствовать о развитии остеопатии при рахите, возрастном остеопорозе, остеомаляции. Кроме того, диффузные боли в стопах нередко появляются из-за продолжительного соблюдения постельного режима при различных болезнях. Объясняется это чрезмерным расслаблением связок и мышц ног. Не менее редко у взрослых появление болей стоп обусловлено резким набором веса.
Функциональные и органические поражения сосудов также могут выступать причинами сильно выраженных диффузных болей стоп ног.
Боли в области стопы у детей

Боли стоп ног у детей возникают нередко. При этом их выраженность и локализация может быть разной. Так, родителям необходимо обращать особое внимание на появление хромоты у ребёнка, покраснение и признаки воспаления в области голеностопного, тазобедренного или коленного сустава. Не менее пристального внимания заслуживают любые болезненные проявления, которым предшествовали травмы и ушибы. Если у ребёнка появилась боль в стопе, причины тому могут быть разными:
-
Ортопедические патологии, среди которых отмечают нарушения осанки, плоскостопие, сколиоз.
При таких заболеваниях центр тяжести тела смещается, и основная нагрузка при движении припадает именно на ноги. Также боли в стопах у детей могут появляться из-за остеохондропатий и врожденных патологий тазобедренных суставов.
-
Болезненные проявления в нижних конечностях в детском возрасте нередко проявляются при таких хронических инфекционных заболеваниях, как тонзилит, множественный кариес или аденоидит.
Появление болей в суставах стоп может свидетельствовать о начале развития ревматизма или ювенильного ревматоидного артрита. Кроме того, боль в суставах стоп нередко появляется при таких эндокринных болезнях, как сахарный диабет, патологических процессах в надпочечниках и паращитовидных железах.
-
Врожденные патологии сердечно-сосудистой системы также могут приводить к появлению болей в стопах у детей.
Так, нарушение кровотока в ногах возникает при врожденных пороках аортального клапана или коарктации аорты.
-
Боли в ногах от колена до стопы могут быть вызваны недостатком фосфора и кальция, необходимых для полноценного формирования, как мышечной, так и костной ткани. Как правило, происходит это у детей после трехлетнего возраста.
Кроме того, боль в стопе в состоянии покоя у детей может быть обусловлена естественными изменениями в активно растущем организме. Чаще всего она появляется утром после пробуждения. Для нормального развития и дифференцировки тканей в детском организме необходим обильный кровоток. Во сне тонус венозных и артериальных сосудов значительно снижается, и скорость кровотока, соответственно, уменьшается. Именно поэтому после пробуждения ребёнок может жаловаться на боли в ногах. Избавиться от них помогает простой массаж, как говорится, для разгона крови.
Наиболее частой причиной болей в стопе у детей являются различные травмы. Появление припухлостей и покраснений в области суставов, сопровождающихся болезненными ощущениями, должны стать поводом для срочного обращения к врачу.
Боли в стопе: причины
Боли в стопах с определенной локализацией могут возникать по различным причинам. В частности выделяют:
-
Подошвенный фасциит.
Боли в подошвах стоп при таком заболевании проявляются в основном в утреннее время. Само заболевание развивается в результате растяжения подошвенной фасции. Так, в местах растяжения развивается воспалительный процесс, который и является причиной болей в стопе.
-
Артриты, деформации плюсневых костей, сдавливание нервов, нарушение кровотока.
Такие причины болей в стопах могут быть спровоцированы естественными возрастными изменениями.
-
Неврома, являющаяся доброкачественным разрастанием близлежащих к нерву тканей.
Неврома чаще всего локализуется у основания 3 и 4-го пальца. Женщины более подвержены образованию невром. Как правило, такие доброкачественные разрастания отмечаются лишь на одной стопе.
-
Пяточная шпора, представленная костным наростом на пяточной кости и появляющаяся вследствие чрезмерной тяги сухожилия в данной области.
Боли в области пятки стопы возникают при воспалении мягких тканей вокруг костного образования. Проявляются они чаще всего утром или после длительного отдыха в положении сидя или лежа.
-
Плоскостопие врожденное и приобретенное, нарушающее рессорную функцию стопы.
При плоскостопии боль возникает, как при ходьбе или беге, так и просто при длительном пребывании в стоячем положении. Боль распространяется не только на стопу, но и на голень.
-
Эритромелалгия, поражающая, как правило, стопы и диагностирующаяся преимущественно у мужчин среднего возраста. При таком заболевании отмечаются сильные боли стопы ноги, сопровождающиеся ее покраснением.
Кроме того, боли в стопе могут возникать при врастании ногтя, бурсите, образовании мозолей и подошвенных бородавок. Всему этому чаще всего предшествует ношение неудобной и тесной обуви.
Боли, отеки стоп могут появляться при ушибах, растяжениях и разрывах связок, переломах и вывихах. Варикозное расширение вен также играет далеко не последнюю роль в возникновении ощущения тяжести и болей в стопах. Другие заболевания не менее часто проявляются болезненными ощущениями в нижних отделах ног. Например, одним из осложнений сахарного диабета являются боли, отеки стоп, появление на их кожных покровах язв. При подагре из-за скопления мочевой кислоты и образования уратов в околосуставных тканях пациенты часто жалуются на боли в суставах стоп.
Боль в стопе при ходьбе: диагностика

Для устранения болезненных ощущений в стопах важно правильно определить причину их появления. Для этого необходимо проведение детальной диагностики. Боль в стопах, как правило, может свидетельствовать о повреждении структур, контактирующих с внешней средой. Среди причин возникновения болезненных проявлений можно отметить нарушения обменных процессов, повреждение мышц и связок, внутрисуставные переломы. Боли в стопе сверху могут проявляться после пробежек и быть спровоцированными бурситом и плоскостопием. Болезни костных тканей характеризуются интермиттирующими болями.
Основным этапом в диагностике болей в стопе является изучение истории болезни пациента. Не меньшим значением обладает внешний осмотр. В процессе осмотра врач может определить наличие отечности стопы, изменения цвета и структуры кожных покровов, деформацию и боль, проявляющуюся при пальпации. К основным инструментальным методам диагностики относятся:
- рентгенографическое исследование, позволяющее определить патологические изменения костных тканей стопы;
- МРТ (магнитно-резонансная томография), являющаяся наиболее актуальной для визуализации состояния костных тканей и связок, мышц, сухожилий;
- КТ (компьютерная томография), предназначенная для послойного исследования костных тканей стопы.
Какой именно диагностический метод больше всего подходит для обследования каждого конкретного пациента, врач выбирает, исходя из особенностей клинической картины заболевания и его анамнеза.
Боль в стопе: лечение

Определив причину, по которой появилась боль в стопе, лечение необходимо начинать как можно раньше, ведь многие заболевания чреваты развитием серьезных осложнений. Для лечения различных заболеваний и устранения такого симптома как боли в стопе может использоваться:
- медикаментозная терапия, подразумевающая прием лекарственных препаратов для устранения болезненных проявлений любого происхождения (препараты антибиотического и противогрибкового действия, кортикостероиды и др.);
- физиотерапия, направленная на устранение воспалительного процесса и профилактику осложнений, например, ударно-волновая терапия при лечении пяточной шпоры;
- лечебная физкультура, включающая выполнение специальных программ упражнений, повышающих прочность и гибкость связок и мышц нижнего отдела ноги;
- специальные ортопедические изделия (обувь, ортезы, стельки-супинаторы, а также стельки, изготавливаемые для каждого пациента индивидуально), обеспечивающие равномерное распределение нагрузки на стопы в процессе движения;
- хирургическое лечение, используемое при отсутствии эффекта от консервативной терапии, деформациях стопы или таких травмах, как переломы или разрывы сухожилий.
Особенности медикаментозной терапии зависят от типа заболевания, провоцирующего появление болей в стопе сверху или любой другой ее части. Например, при диагнозе «грыжа межпозвоночного диска в поясничном отделе» пациенты могут жаловаться на сильные боли стопы ноги. Для снятия болевого синдрома в таком случае может назначаться инъекционное введение препаратов анестезирующего действия, например, лидокаина или новокаина. Также пациентам могут назначаться анальгетики в форме таблеток или инъекций.
Для симптоматического устранения болей в стопе, отечностей, припухлостей и покраснений врач может выписать прием нестероидных препаратов противовоспалительного действия, например, ибупрофена или диклофенака.
Болезни околосуставных тканей стопы
Подвижность суставов и выполнение ими основных функций обеспечиваются за счет мышц, сухожилий, связок, апоневрозов, фасций, капсул. Болезни околосуставных тканей стопы рассматривают либо в качестве отдельной патологии, либо как следствие артритов. Заболевания мягких тканей подразумевают патологические поражения сухожилий и синовиальных оболочек, болезни мышц стопы и др. По своей частоте в мире такие патологии вместе с болезнями голеностопного сустава составляют примерно 6-21% случаев всех заболеваний опорно-двигательного аппарата.
Теносиновит перонеальной мышцы
Воспаление синовиального влагалища перонеальной мышцы называется теносиновитом. При отсутствии соответствующего лечения такое заболевание может привести к инвалидности. Среди причин развития данного заболевания отмечают системные воспалительные болезни, воздействие патогенных микроорганизмов из группы вирусов и бактерий, повреждения мышц с последующим разрывом синовиального влагалища. Симптомами теносиновита перонеальной мышцы выступают:
- внешнее покраснение по всей длине сухожилия;
- ограниченность и боль при движении стопы;
- появление припухлости в области пораженного сухожилия;
- боль в стопе, проявляющаяся при работе перонеальной мышцы.
При внешнем осмотре стопы визуализуется припухлость в области пораженного сухожилия. Кроме того, при пальпации область сухожилия проявляется характерными болями в стопе. В процессе ходьбы болезненные ощущения также локализуются в месте перонеальной мышцы.
Передний ахиллобурсит
Болезнь Альберта, также известная под названием передний ахиллобурсит, представляет собой воспалительный процесс, поражающий синовиальную сумку в месте крепления ахиллового сухожилия к пяточной кости. Последняя же является полостным образованием, наполненным синовиальной жидкостью. Основное ее предназначение заключается в смягчении трения поверхности суставов или сухожилий. Развитию переднего ахиллобурсита в большей мере подвержены:
- люди, профессионально занимающиеся спортом;
- пациенты с диагнозом «ревматоидный артрит»;
- люди, которые часто носят тесную неудобную обувь или страдают ожирением.
Постепенное развитие ахиллобурсита характерно при наличии сопутствующих системных заболеваний. При посттравматическом ахиллобурсите начало развития болезни протекает, как правило, остро. Боль в стопе при переднем ахиллобурсите чаще всего проявляется сразу после пробуждения утром. При этом лодыжка ограничена в движении. В области поражения наблюдается отечность и покраснение.
Задний ахиллобурсит

Второе название заднего ахиллобурсита – деформация Хаглунда. Данное заболевание заключается в развитии воспаления синовиальной сумки между ахилловым сухожилием и кожей в области его крепления и у задне-верхнелатеральной части кости пятки. Боль в стопе при ходьбе при таком заболевании, соответственно, проявляется в области пятки или немного выше.
Больше всего развитию заднего ахиллобурсита подвержены женщины молодого возраста. Внешним симптомом болезни является припухлость заднее-латеральной части кости пятки, которую без дополнительной диагностики можно перепутать с так называемой пяточной шпорой. Сначала воспаленная синовиальная сумка при пальпации представляет собой небольшое уплотнение, надавливание на которое вызывает умеренные болезненные ощущения. По мере развития заболевания припухлость увеличивается и может наблюдаться по обеим сторонам ахиллового сухожилия. Хроническое воспаление синовиальной сумки приводит к ее фиброзу.
Тендинит задней большеберцовой мышцы
Под тендинитом задней большеберцовой мышцы подразумевают воспалительное заболевание одноименной мышцы, локализующейся по внутренней стороне лодыжки и голени. Причинами его развития, как правило, выступают хронические микротравмы сухожилия или его растяжения, а также длительное воздействие чрезмерных нагрузок на мышцы голени. Наиболее подверженными развитию данного заболевания считаются женщины в возрасте после 30-ти, которые до того активно занимались спортом.
На начальной стадии развития болезни воспалительному процессу подвергаются наружные оболочки сухожилия. При этом проявляется боль при движении стопы. Выраженная боль и отек стопы локализуются по всей длине самого сухожилия. Усиление болевых проявлений наблюдается при подворачивании стопы вовнутрь. По мере прогрессирования воспалительного процесса наблюдается постепенное ослабление сухожилия, что в итоге может привести к его разрыву.
Подошвенный фасциит
Боль в стопе в области пятки чаще всего появляется при развитии подошвенного фасциита. Данное заболевание в большинстве своем диагностируется у пациентов среднего возраста. Однако, и в молодом возрасте люди могут быть подверженными его развитию при постоянных чрезмерных нагрузках на ноги. Подошвенный фасциит может развиваться, как на одной, так и на двух стопах одновременно.
Причиной развития данного заболевания является растяжение связки, которая поддерживает свод стопы. Ввиду постоянного напряжения в ее тканях образуются небольшие разрывы. Это приводит к появлению болей в стопе и припухлости в области пораженной связки. Среди наиболее распространенных факторов, провоцирующих развитие подошвенного фасциита, стоит отметить:
- чрезмерную пронацию;
- высокий свод стопы или плоскостопие;
- избыточную массу тела;
- длительное пребывание в стоячем положении на протяжении дня;
- ношение тесной или слишком просторной обуви;
- плотные мышцы голени или сухожилия пятки.
Основным симптомом подошвенного фасциита является сильная боль в стопе ноги, в большей мере проявляющаяся при первых шагах после утреннего пробуждения. Утихает боль с утра довольно быстро, но на протяжении дня она вновь возвращается. Особенно усиливается боль в стопе при ходьбе по ступенькам.
Эпифизит пяточной кости
Боль в стопе в области пятки может быть спровоцирована таким заболеванием, как эпофизит пяточной кости. Чтобы понять этиологию возникновения болезни, необходимо для начала разобраться в строении пяточной кости. Так, состоит она из двух центров окостенения, первый из которых выполняет свои функции с рождения человека, второй – начинает функционировать примерно после 8 лет. В период 8-16 лет оба центра объединяются хрящевой тканью, которая при чрезмерных физических нагрузках может утратить свою целостность. Стоит отметить, что в большей мере подвержены таким повреждениям дети, не способные полноценно выполнять тыльное сгибание стопы.
Для постановки диагноза «эпифизит пяточной кости» особым значением обладает не только возраст пациента и его подверженность чрезмерным физическим нагрузкам, но и локализация болевых проявлений. Так, при данном заболевании боли в стопе определяются вдоль краев обоих центров окостенения пяточной кости. В некоторых случаях визуально при осмотре можно определить отечность стопы и гипертермию. Для уменьшения степени натяжения ахиллового сухожилия в процессе ходьбы пациентам с диагнозом «эпифизит пяточной кости» необходимо подкладывать специальную подушечку в обувь непосредственно под пятку. Процесс заживления сопровождается образованием фиброзной ткани.
Облитерирующий эндартериит и боли в суставах стоп

Облитерирующий эндартериит – заболевание, являющееся довольно распространенным среди взрослого населения. Стоит отметить, что его развитию подвержены в большей степени мужчины, нежели женщины. Основной механизм развития заболевания заключается в нарушении кровообращения в области стоп. Что именно провоцирует развитие болезни, до конца не ясно. Но одним из основных факторов является табакокурение.
Развитие облитерирующего эндартериита является довольно длительным процессом. Как правило, диагностируют его у взрослых, возрастом 30-40 лет. Основным проявлением болезни являются хронические боли стоп. Кроме того, у пациентов отмечается:
- онемение стоп, вызванное нарушением кровообращения;
- чрезмерная чувствительность к холоду, проявляющаяся жгучими болями в стопе;
- образование язв на кожных покровах;
- хромота и выраженная слабость стоп.
При отсутствии своевременного лечения такое заболевание, как облитерирующий эндартериит может привести к развитию гангрены. Если на ранних стадиях болезни для ее лечения применяется, как правило, консервативная терапия, то при развитии гангрены пациенту может понадобится ампутация части нижней конечности.
Диабетическая стопа

Боли в стопе сверху и в других ее участках могут быть признаком развития такого осложнения сахарного диабета, как диабетическая стопа. Чаще всего оно проявляется при отсутствии эффективного лечения сахарного диабета первого типа. Обусловлено это тем, что при сахарном диабете наблюдается недостаток выработки гормона инсулина и, соответственно, рост уровня сахара в крови. Это вызывает нарушения многих обменных процессов в организме. Ускоряется, в том числе, и образование атеросклеротических бляшек на стенках сосудов. Такие нарушения вызывают повреждения мелких капилляров в сетчатке глаза, сердце, почках и в частности стопах. Именно это и приводит к замедлению кровотока и развитию диабетической стопы.
По своему течению диабетическая стопа имеет определенное сходство с облитерирующим эндартериитом. Оба заболевания развиваются на фоне продолжительного нарушения кровотока. В процессе развития осложнения сахарного диабета пациенты отмечают появление болей в стопе. Чем сильнее нарушен кровоток, тем более выраженными будут признаки диабетической стопы. По мере прогрессирования болезни стопа становится отечной, появляется хромота. Кроме того, на кожных покровах нижнего отдела ноги могут образовываться трофические язвы.
Чтобы снизить риск развития такого осложнения сахарного диабета как диабетическая стопа, надо постоянно следить за уровнем глюкозы. Если избежать развития заболевания не удалось, для его лечения, как правило, применяется медикаментозная и физиотерапия. В крайних случаях может потребоваться хирургическое лечение.
Подагра и боли в стопе
Боль в суставе стопы может быть вызвана таким заболеванием как подагра. К его развитию приводит нарушение метаболизма пуриновых оснований, поступающих в организм вместе с продуктами питания. При подагре мочевая кислота накапливается в околосуставных тканях, образуя ураты. Ураты представляют собой твердые кристаллы соли, которые травмируют мягкие ткани, вследствие чего и возникает боль в стопе. Развитию подагры может способствовать:
- чрезмерное поступление в организм пуриновых оснований, в большом количестве содержащихся, например, в субпродуктах или красном мясе;
- наличие вредных привычек, в частности употребления алкоголя и табакокурение;
- потребление большого количества кофе;
- почечная недостаточность и др.
Основной причиной болей в суставах стоп при таком заболевании выступает развитие подагрического артрита. Подагра является хронической болезнью, протекающей с периодами ремиссий и чередующимися с ними обострениями. Приступ подагры характеризуется:
- болью в суставах стоп, чаще всего отмечающейся у основания большого пальца;
- внезапным возникновением острых болезненных ощущений, преимущественно во время ночного сна;
- отечностью и локальным повышением температуры;
- продолжительностью острого приступа в течение 6-7 суток;
- отсутствием положительной реакции на прием каких-либо обезболивающих препаратов.
По мере прогрессирования подагры ураты в мягких тканях объединяются в тофусы – твердые образования, способные травмировать не только мягкие ткани, но и сами суставы.
Плоскостопие как причина болей в стопе
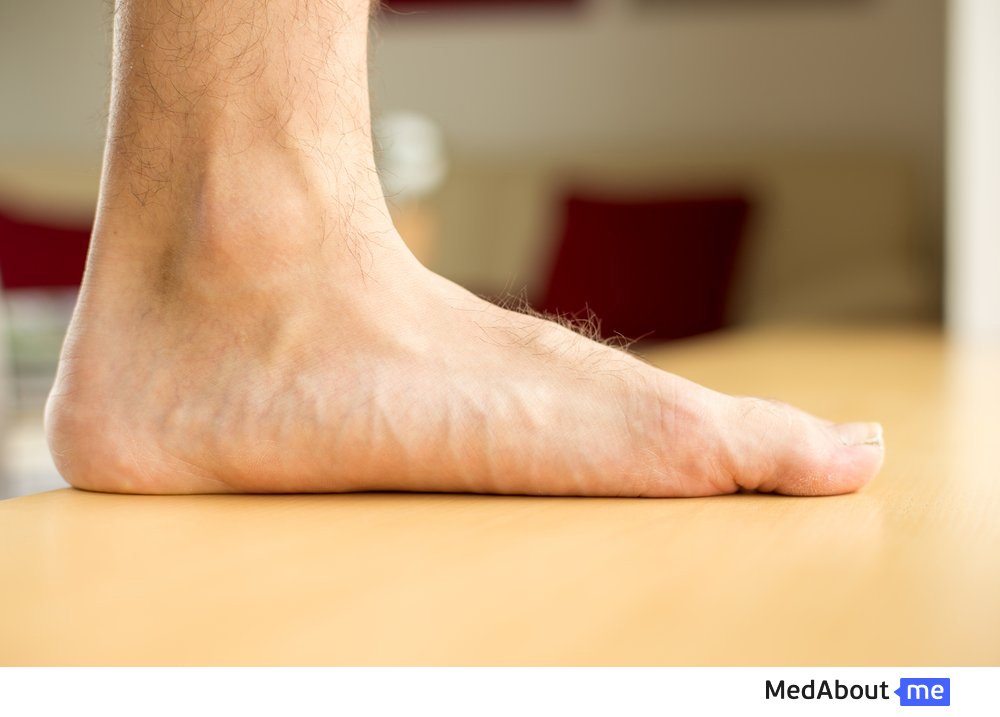
Диагноз «плоскостопие» является на сегодняшний день довольно распространенным. Это одна из первейших причин возникновения болей в стопе. При плоскостопии видоизменяется форма стопы. При этом ее свод сглаживается, что искажает распределение нагрузки на ноги в процессе ходьбы. Таким образом, при ходьбе с землей соприкасается не только внешняя, но и внутренняя сторона стопы. Нарушения приводят к:
- изменениям физиологически правильного положения стоп по отношению друг к другу;
- сдавливанию при ходьбе важных сосудов и нервов, расположенных в области свода стопы.
Такие нарушения становятся причиной возникновения сильных болей в стопе. Развитие плоскостопия провоцирует:
- слабость связок стопы, являющаяся врожденной патологией;
- изменения, возникшие вследствие перенесенного в детском возрасте рахита;
- разные по длине нижние конечности, являющиеся врожденной патологией;
- сильные физические нагрузки, связанные с перенапряжением ног;
- частое ношение тесной обуви, подобранной не по размеру;
- травмы, сопровождающиеся переломом костей стопы.
В начале развития плоскостопия боли в стопах не наблюдаются. При этом может отмечаться быстрая утомляемость стоп после ходьбы. По мере прогрессирования болезни появляются и боли в стопах. Чем больше деформируется стопа, тем более выраженными они становятся.
Боль в стопе при поперечном плоскостопии
Поперечное плоскостопие является отдельной его разновидностью, развивающейся с возрастом. Данное заболевание известно также под названием «поперечно распластанная стопа».
У людей со здоровыми стопами основной нагрузке при ходьбе или в стоячем положении подвергается первая плюсневая кость. Вторыми по степени получаемой нагрузки выступают 2 и 3-яя плюсневые кости, наименьший вес приходится – на 4-ую. В процессе развития поперечного плоскостопия порядок распределения нагрузок при ходьбе кардинально меняется. Так, наибольший вес приходится на 2 и 3-ью плюсневые кости. Ввиду человек может отмечать появление следующих симптомов:
- болей в стопах, локализующихся у большого пальца или иррадиирующих по всему нижнему отделу ноги;
- значительного усиления болезненных проявлений в процессе ходьбы;
- изменения формы стопы, при которых большой палец слегка отклоняется наружу;
- появление натоптышей на подошве стопы у пальцев.
Боли в стопе при поперечном плоскостопии чаще всего локализуются посередине или в области свода стопы. Также боль в стопе может проявляться под основанием пальцев.
Для постановки диагноза врач визуально осматривает стопу и назначает пациенту рентгенографическое исследование.
Травмы и боль в стопе

Одной из наиболее распространенных причин появления умеренных или сильных болей стоп ног являются разного рода травмы. Так, чаще всего к возникновению болей в стопах приводят:
-
Ушибы – повреждения, причиненные тупыми ударами.
При ушибах может возникать не только боль в пальцах стопы или любых других ее участках, но также припухлость и синяки. Простые ушибы важно дифференцировать с переломами или вывихами. Для этого применяется рентгенографическая диагностика.
-
Вывихи, чаще всего поражающие голеностопный сустав.
При вывихе стопа отклоняется, изменяя свое естественное положение. Одним из самых частых проявлений вывихов выступает боль в пальцах стоп. Нередко диагностируются подвывихи, сопровождающиеся неполным смещением костей, а также вывихи с переломами. В последнем случае наблюдаются ярко выраженная боль в стопе, ее отечность и подкожные кровоизлияния. При вывихах с переломами движение стопы полностью ограничено. Установить диагноз помогает рентгенографическое исследование.
-
Переломы, сопровождающиеся сильной болью в стопе, ее деформацией, полным ограничением в движении, ярко выраженной отечностью, кровоизлияниями в мягких тканях.
Симптоматика переломов зависит от степени поражения костных тканей. Если у пациента наблюдается трещина или мелкий перелом, его важно дифференцировать с растяжениями связок и ушибами. Как и в предыдущих случаях, сделать это позволяет рентгенографическое исследование.
-
Разрыв связок, вызванный сильной травмой стопы.
Сильная боль в стопе проявляется сразу в момент непосредственного разрыва связок. При этом боль резкая и острая. Сохраняется она и после получения травмы. Отечность стопы также возникает практически сразу. Внешне визуализируются подкожные кровоизлияния. Боль в стопе проявляется и в состоянии покоя, а ее движения при этом полностью ограничены.
-
Растяжение связок, наблюдающееся в основном у людей, занимающихся спортом, предпочитающих подвижные игры или постоянно подвергающих себя чрезмерным физическим нагрузкам.
Чаще всего растяжению подвергаются связки голеностопного сустава. В момент получения травмы ощущается сильная боль в стопе, сразу же появляется отек и подкожные кровоизлияния. После травмы движения стопы ограничиваются полностью.
Профилактика болей в стопе

Как и любые заболевания, болезни стоп намного проще предотвратить, чем лечить. Казалось бы, такие простые советы помогут избежать развития многих патологий. Так, врачи рекомендуют:
- отказаться от ношения тесной и неудобной обуви, отдав предпочтение обуви с ортопедическими стельками на небольшом каблуке;
- выполнять специальные профилактические упражнения и массаж для стоп;
- при появлении первых признаков плоскостопия обращаться к врачу и начинать назначенное лечение;
- следить за своим весом, не допуская достижения его избыточных показателей.
Кроме того, нужно следить за рационом своего питания, наполняя его продуктами со всеми микроэлементами и витаминами, необходимыми для поддержания нормального состояния костных и мышечных тканей.











