Осень — период сезонного подъема заболеваемости ОРВИ (острая респираторная вирусная инфекция). ОРВИ — собирательное понятие: в него включены все вирусы, передающиеся воздушно-капельным путем и поражающие преимущественно дыхательную систему. К сожалению, специфической защиты от ОРВИ нет, поэтому нам остается только вести здоровый образ жизни и соблюдать правила личной гигиены, чтобы максимально снизить риск заболевания. И вовремя делать профилактические прививки.
Вакцины от гриппа
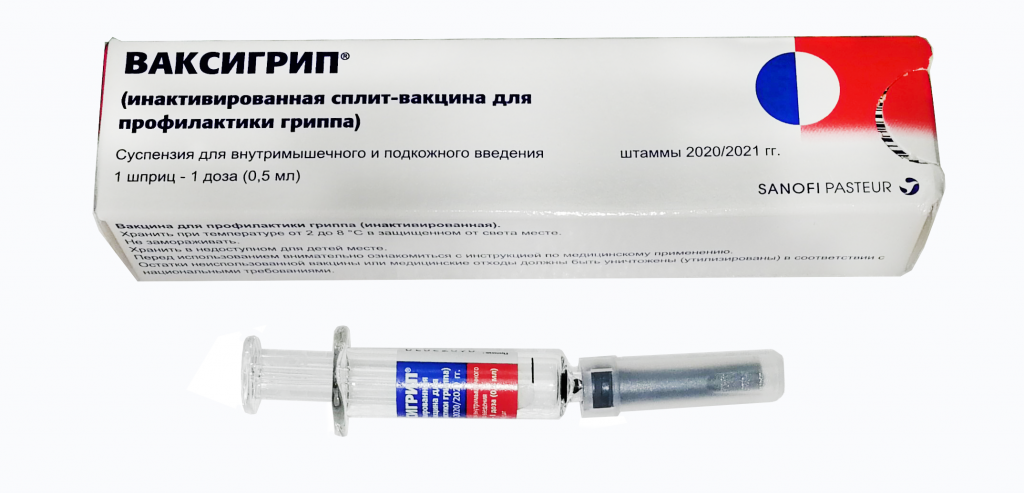
Специфическая защита от одного из респираторных вирусов есть — это вирус гриппа. Точнее, специфической защитой от гриппа является вакцинация. Проводят ее в период с сентября по октябрь, однако даже если вы не успели привиться в указанный срок, это можно сделать и позже. На выработку антител обычно уходит 2-3 недели, а подъем заболеваемости наблюдается в России с декабря. Лучше привиться поздно, чем никогда.
Вакцинироваться от гриппа необходимо ежегодно, потому что иммунитет к вирусу гриппа нестойкий и держится около года как после вакцины, так и после перенесенной болезни. Сезонную заболеваемость гриппом вызывают вирусы типа А и В. Вирусы типа А делятся на подтипы по комбинации поверхностных белков гемагглютинина (НА) и нейраминидазы (NA). Их бывает 18 и 11 вариантов соответственно, но только 3 передаются от человека к человеку. В настоящее время циркулируют вирусы А(H1N1) и А(H3N2), вирус (H2N2) давно не встречается.
Также существует вирус гриппа В. Он делится на две линии: Ямагата и Виктория. Вирусы типа В циркулируют оба, но какой-то больше, какой-то меньше.
Сейчас существуют:
- 3-валентные вакцины: они защищают от 2 типов А и одного из В, который предполагаемо будет доминировать в этом сезоне;
- 4-валентные вакцины: они защищают от всех 4 типов вирусов.
Каждый год собираются данные о том, вирусы с каким именно антигенным составом циркулировали к концу сезона. С большой долей вероятности именно они будут преобладать в следующем и войдут в состав вакцины. Поэтому каждый год выпускаются новые вакцины, и необходимо использовать их, а не прошлогодние.
Также вакцины от гриппа бывают:
- Живые ослабленные: в наших поликлиниках, детсадах и школах не представлены.
- Неживые инактивированные цельновирионные, которые также почти не применяются.
- Неживые инактивированные расщепленные — Ультрикс и Ультрикс Квадри (есть в этом году), Ваксигрип и Флю-М.
- Неживые инактивированные субъединичные без адъюванта (усилителя иммунного ответа) — Инфлювак (пока нет в России).
- Неживые инактивированные субъединичные с адъювантом — Гриппол и Совигрипп. Клинические испытания этих вакцин показали, что они вырабатывают достаточный уровень защитных антител, несмотря на низкое содержание антигенов. Однако адъюванты, содержащиеся в них, не имеют доказательств эффективности и безопасности и в других странах не применяются.
Грипп наиболее опасен для:
- беременных;
- людей с иммуносупрессией (угнетением иммунитета);
- пожилых (60+);
- детей до 5 лет;
- людей с хроническими заболеваниями.
Именно им и людям, с ними контактирующим, необходимо особенно внимательно относиться к вакцинации.
Как и где проходит вакцинация в России

У нас в стране вакцинация от гриппа добровольная, бесплатна для всех категорий граждан и проводится в поликлинике и мобильных пунктах вакцинации.
Еще осенью начинается вакцинация от клещевого энцефалита.
Клещевой энцефалит — вирусное заболевание, передающееся через укусы клещей, зачастую вызывает тяжелые неврологические и психиатрические расстройства из-за поражения ЦНС. Проводится она чаще по эпидемиологическим показаниям, но иногда вакцину можно получить в поликлинике по ОМС, просто попросив.
В поликлиниках чаще всего представлена инактивированная вакцина Клещ-Э-Вак. Она разрешена с 1 года и вводится по следующей схеме:
- 1-я доза;
- 2-я доза через 1-7 месяцев (оптимально 3-4);
- ревакцинация — через год после 2-й дозы;
- последующие ревакцинации — каждые 3 года.
Какие еще вакцины необходимы взрослым?
Согласно национальному календарю вакцинации, взрослым положена ревакцинация от дифтерии и столбняка каждые 10 лет. По ОМС можно сделать АДС-М.
Однако вакцинация от коклюша тоже желательна, хоть и не входит в календарь и не делается бесплатно. Иммунитет от перенесенного коклюша и от прививки остается не на всю жизнь, а примерно на 10 лет (иногда и меньше). Поскольку взрослые переносят коклюш, как правило, бессимптомно или в легкой форме, их вакцинация не предусмотрена с точки зрения экономии бюджета. Однако непривитый взрослый может стать источником инфекции для непривитого ребёнка, например, новорожденного. А для детей до года коклюш очень часто оказывается смертельно опасен. Поэтому важно каждые 10 лет проводить вакцинацию от коклюша, а также вакцинироваться женщинам с 27 по 36 неделю беременности: так антитела передадутся от матери к плоду через плаценту. Но делать это придется за свой счет.
Взрослым, не болевшим ветрянкой и не имеющим защитных антител, стоит рассмотреть вакцинацию от ветрянки, т.к. ее, в отличие от коклюша, они переносят очень тяжело. Но ее тоже придется делать за свой счет.
Для женщин детородного возраста, не болевших краснухой и непривитых от нее, необходима вакцинация, поскольку краснуха во время беременности ведет к тяжелым врожденным патологиям. Вакцинация проводится минимум за месяц до предполагаемой беременности.
Вакцинация от пневмококка является обязательной и бесплатной для детей до 5 лет. Более взрослым людям она не положена, т.к. иммунная система здорового человека в состоянии самостоятельно справиться с инфекцией. Но есть те, у кого риск развития пневмококковых инфекций выше и протекают они тяжелее. В эту группу входят:
- люди с хроническими заболеваниями легких, сердечно-сосудистой системы, почек;
- больные диабетом;
- иммунокомпрометированные лица;
- люди старше 60;
- кандидаты на кохлеарную имплантацию.
Прививка от пневмококка защищает только от пневмококковой пневмонии и не защитит от пневмонии коронавирусной или гриппозной.
Также взрослым может быть показана прививка от гепатита В, если они не получили ее в детском возрасте, не имеют сведений о прививках или получили неполный курс.
Считается, что остальные вакциноуправляемые инфекции дают пожизненный иммунитет, однако 100% гарантировать это никто не может. Поэтому иммунитет лучше проверить — сдать количественный титр антител IgG к этим инфекциям и, исходя из результатов, спланировать свой индивидуальный график.
Обязательные прививки для детей
А вот у детей количество обязательных и бесплатных прививок гораздо больше: вакцинация в рамках ОМС регулируется национальным календарем профилактических прививок.
Первый этап вакцинации проводится в роддоме: в первые 24 часа младенцу вводится вакцина от гепатита В. Эта вакцина рекомбинантная, она не содержит сам вирус ни живой, ни мертвый, а лишь его антиген, выращенный на культуре дрожжей, поэтому почти не имеет противопоказаний. Большинство детей после рождения сталкиваются с физиологической, или затяжной неонатальной желтухой, но она никак не связана с вакцинацией от гепатита и не является противопоказанием для ее проведения.
Наиболее часто встречающиеся вакцины в поликлиниках:
- Регевак;
- вакцина против ВГВ рекомбинантная.
А также комплексные вакцины:
- Инфанрикс Гекса — АКДС + гепатит В + Hib + инактивированный полиомиелит;
- Бубо-М — АДС-М + гепатит В;
- Бубо-КОК — АКДС + гепатит В.
Гепатит В при заражении в младенческом возрасте в 90% случаев переходит в хроническую форму, приводя впоследствии к циррозу, поэтому вакцинация от гепатита так важна младенцам.
Заражение ребёнка возможно в результате медицинских и хирургических манипуляций, при очень тесном бытовом контакте с инфицированным (у нас в стране немалое число людей с хроническим гепатитом десятилетиями ходят недиагностированными), например, при пользовании одними маникюрными принадлежностями, от матери во время беременности.
Конечно, все беременные женщины сдают анализы для диагностики гепатита В, но в течение 2-3 месяцев анализ может не показать заражение, а ребёнку вирус передастся. Поэтому у невакцинированных женщин риск высок, учитывая то, что в обиходе заражение чаще всего происходит в маникюрных салонах и стоматологиях.
После роддома вакцина от гепатита В вводится по схеме: 0-1-6 месяцев. Если в 1 (или 6) месяцев вакцинация не проведена, то продолжается она в любой момент с той дозы, на которой остановились: предыдущие вакцины не пропадают.
Еще одна вакцина, вводимая в роддоме, — БЦЖ-М. Это живая вакцина с ослабленными микобактериями бычьего вакцинного штамма туберкулеза. Он не патогенен для человека, но обучает иммунитет вырабатывать антитела к микобактерии и запоминать их. Согласно исследованиям, ранняя вакцинация БЦЖ снижает риск возникновения туберкулезного менингита на 73%, милиарного туберкулеза — на 77%, а также на 85% — частоту тяжелых форм. Вводится она на 3-7-й день после рождения.
Поскольку это живая вакцина, она имеет ряд противопоказаний:
- масса при рождении ниже 2000 гр;
- наличие в семейном анамнезе иммунодефицитов;
- ВИЧ у матери;
- генерализованная БЦЖ-инфекция в семье.
Если ребёнок не был привит от туберкулеза в первые 2 месяца, то потом вакцинация проводится только после получения отрицательной реакции Манту. Также детям с отрицательной реакцией Манту проводят ревакцинацию в 7 лет. Реакция Манту не является вакциной — это способ иммунодиагностики туберкулеза, используемый для массового скрининга.
Она проводится:
- вакцинированным — 1 раз в год с 12 месяцев;
- невакцинированным — с 8 месяцев 2 раза в год.
Последующие вакцины ребёнок получает уже в поликлинике. Согласно календарю, ребёнок получает ревакцинацию от гепатита В в 1 месяц. Потом в 2 месяца первую вакцину от пневмококковой инфекции.
Выделяют:
- полисахаридные вакцины — Пневмо-23 (она содержит просто полисахариды пневмококка, поэтому недостаточно эффективна у детей до 2 лет);
- конъюгированные — Превенар13 (в ней полисахариды соединены с дифтерийным белком, что делает их более заметными для детской иммунной системы и улучшает иммунный ответ, следовательно, она дает лучшую защиту у детей).
Превенар 13 на первом году жизни вводится в 2 и 4 месяца, и ревакцинация проводится однократно в 11-15 месяцев жизни. На втором году жизни вакцинацию проводят дважды с интервалом в 8 недель. На третьем году – однократно. Вакцинация от пневмококка защищает ребёнка от пневмококкового сепсиса, менингита, отита и синусита, вызванных штаммами, содержащимися в вакцине. По данным ученых, пневмококковая инфекция сегодня — это ведущая причина смертности от инфекций, от которых защищает вакцинация.
Прививки, которые малыш получает в 3 месяца и сразу от нескольких инфекций:
- коклюш: в 3, 4,5 и 6 и 18 месяцев;
- дифтерия: в 3, 4,5, 6 и 18 месяцев;
- столбняк: в 3, 4,5, 6 и 18 месяцев;
- полиомиелит: в 3 и 4,5 — инактивированная вакцина от полиомиелита, в 6, 18 и 20 — живая (ОПВ — оральная полиомиелитная вакцина);
- гемофильная палочка — детям из групп риска.
Вакцины от коклюша бывают цельноклеточные — АКДС и ацеллюлярные, содержащие только антигены, пентаксим, инфанрикс, адасель. Цельноклеточные вакцины от коклюша переносятся тяжелее и чаще вызывают как местные, так и общие реакции. АКДС содержит цельноклеточный коклюшный компонент и анатоксины дифтерийный и столбнячный.
Противопоказан к применению цельноклеточный коклюшный компонент и соответственно АКДС при:
- тяжелой реакции на предыдущее введение вакцины;
- прогрессирующих заболеваниях нервной системы;
- судорогах, не связанных с лихорадкой;
- перенесенном коклюше.
Этим детям положена либо ацеллюлярная коклюшная вакцина, либо вакцинация только от столбняка и дифтерии вакциной АДС.
Ацеллюлярный коклюшный компонент входит в состав следующих вакцин:
- Пентаксим содержит ацеллюлярный коклюшный компонент, анатоксины столбнячный и дифтерийный, инактивированную полиовакцину и вакцину против гемофильной палочки;
- Инфанрикс гекса содержит ацеллюлярный коклюшный компонент, анатоксины столбнячный и дифтерийный, инактивированную полиовакцину, вакцину против гемофильной палочки и вакцину от гепатита В;
- Адасель содержит ацеллюлярный коклюшный компонент, анатоксины дифтерийный и столбнячный.
В поликлиниках чаще всего встречается АКДС. Тогда ребёнок получает в 3 месяца АКДС + ИПВ + Hib — и того 3 укола.
В крупных городах сейчас есть Пентаксим по ОМС: его получают все дети в 3 и 4,5 месяца, т.к. там в одном уколе все необходимые вакцины, а в 6 месяцев и 1,5 года его получают только дети, которым противопоказан цельноклеточный коклюшный компонент, живая оральная полиовакцина, или дети из групп риска, которым требуются 4 дозы вакцины от Hib. Остальные получают АКДС + ОПВ.
Полный курс вакцин от Hib требуется таким детям:
- с болезнями нервной системы;
- маловесным и недоношенным;
- ВИЧ-инфицированным;
- с онкологическими заболеваниями;
- с иммунодефицитами;
- с аномалиями развития кишечник.
Для вакцинации от полиомиелита применяют 2 вакцины:
- ИПВ — инактивированную полиовакцину. Применяется у всех детей в 3 и 4,5 месяца, т.е. первые 2 дозы. Она бывает отдельной и в составе Пентаксима или Инфанрикса Гекса;
- ОПВ — оральная полиовакцина, содержащая ослабленный живой вирус. Она положена детям, получившим минимум 2 инактивированные вакцины.
Но поскольку это живая вакцина, она имеет ряд противопоказаний:
- иммунодефициты или иммуносупрессия у прививаемого и у его окружения;
- злокачественные образования;
- непривитый ребёнок в семье.
Эти детки все 5 доз получают ИПВ.
Следующие инфекции, от которых мы можем защитить детей путем вакцинации, — корь, краснуха и паротит.
Для защиты от них применяют:
- М-М-R-II — только на коммерческой основе;
- Приорикс — только на коммерческой основе;
- комбинированная паротитно-коревая вакцина + вакцина против краснухи живая культуральная.
Все вакцины живые. Вводятся двукратно в 12 месяцев и в 6 лет.
Противопоказания к применению этих вакцин:
- анафилактическая реакция на аминогликозиды и куриный белок;
- иммунодефицитные состояния и иммуносупрессия;
- онкология;
- беременность.
Привитые живыми вакцинами не заразны для окружающих, исключение составляют ОПВ и 5 описанных случаев заражения ветрянкой из 55 млн доз.
Какие еще прививки можно сделать детям?
Вакцина от ветряной оспы доступна во многих поликлиниках, но не всегда бесплатна для всех.
Претендовать на нее могут в рамках эпидемиологических показаний дети:
- с иммунодефицитами;
- готовящиеся к трансплантации органов;
- с тяжелыми хроническими заболеваниями;
- получающие стероиды.
Но только если вакцина закуплена в вашем регионе. А если вакцины много, бесплатно ее могут получить и люди не из группы риска. В некоторых регионах она включена в календарь профилактических прививок.
Вакцина от ротавирусной инфекции, так как эта болезнь опасна для детей первых лет жизни из-за риска обезвоживания.
Ротатек и Ротарикс — живые ослабленные вакцины, выпускаемые в виде капель в рот. Вакцина делается только по эпидпоказаниям, но иногда ее можно получить бесплатно по ОМС — все зависит от региона.
Вакцинация Ротатеком проводится с 6 до 32 недель, первая доза — не позднее 12 недели. Всего вводится 3 дозы с интервалом от 1 месяца.
Вакцинация Ротариксом проводится с 6 по 24 неделю двумя дозами.
Противопоказания для вакцинации:
- иммунодефицитные и онкология;
- инвагинация кишечника.
Вакцина от менингококковой инфекции — Менактра. Вакцинация также проводится только по эпидемиологическим показаниям, однако иногда ее можно получить бесплатно по ОМС.
Менактра — это конъюгированная полисахаридная вакцина от менингококков A, C, W, Y. Вакцинация проводится с 9 месяцев двукратно с интервалом в 3 месяца, с 2 лет — однократно. Менингококковая инфекция опасна для детей до 5 лет высокой летальностью и риском тяжелых осложнений, поскольку иммунная система маленьких детей не способна распознать менингококк.
Вакцинация от гепатита А проводится по эпидпоказаниям или перед выездом в эндемичные регионы. В поликлиниках применяется вакцина Хаврикс, инактивированная. Вакцинация проводится после года двукратно с интервалом в 6 месяцев.
Вакцинация от вируса папилломы человека проводится, начиная с 9 лет девочкам и иногда мальчикам. Для девочек является лучшей профилактикой рака шейки матки. В России представлена вакциной Гардасил-4, защищающей от 4 онкогенных штаммов вируса, и Гардасил-9. Исследования показали, что вакцины против ВПЧ эффективно защищают от 16-го и 18-го типов вируса, на которые приходится не менее 70% случаев рака шейки матки. Вакцинация проводится трехкратно по схеме: 0, 2, 6 месяцев.
В настоящее время также идут испытания вакцины от новой коронавирусной инфекции, созданной в центре имени Н.Ф.Гамалеи, «Спутник-V». Результаты клинических исследований I и II фаз, которые проходили в больницах России, были опубликованы в журнале The Lancet и вызвали бурное обсуждение среди ученых из других стран.
Сейчас вакцине выдано временное регистрационное удостоверение и продолжается третий этап клинических испытаний. Участие в клинических испытаниях на 100% добровольное и обязать участвовать в нем никто не может. Если в результате 3 стадии клинических испытаний вакцина покажет высокую эффективность и отсутствие побочных эффектов, то ее начнут массово применять. Пока непонятно, насколько она будет обязательной и для кого, однако обещают, что она будет для всех бесплатной. Изначально ее будут применять у лиц от 18 до 60 лет, но после проведения дополнительных испытаний возможно применение в других возрастных группах.
Вакцинация для детей и взрослых — лучшая возможность натренировать свой иммунитет. Вакцинация знакомит организм с возбудителем и дает возможность выработать антитела, которые при встрече с «дикой» инфекцией предотвратят заражение или помогут перенести ее в легкой форме.